Recentemente inserida na rotina clínica, a Angiotomografia das Artérias Coronárias vem ganhando espaço na propedêutica cardiológica.
Quanto bem indicado é um instrumento poderoso na avaliação das estenoses coronárias de forma não invasiva.
No entanto, trata-se de um exame em que a estrutura a ser avaliada está em constante movimento, tornando a aquisição das imagens um verdadeiro desafio tecnológico. Nos últimos anos, com a introdução dos aparelhos munidos de 64 fileiras de detectores, ocorreu um grande avanço na obtenção das imagens com a melhora substancial da resolução espacial e temporal.
Apesar dos avanços obtidos, ainda temos um método diagnóstico bastante suscetível a artefatos, tornando necessário o acompanhamentos rigoroso da execução do exame. Todos sem exceção devem saber o que fazer (médico, auxiliar de enfermagem e tecnólogo).
TRATAMOS AQUI DAS PRINCIPAIS ROTINAS PARA TENTAR EVITAR OS ARTEFATOS:
- Informar ao paciente que o contraste endovenoso dá uma sensação de calor no corpo. Com esta orientação o paciente não toma susto, logo não se mexe, então reduzimos qualquer artefato de movimento adicional! lembre-se o coração já se mexe o bastante!
- Reduzir a frequência cardíaca. Utilizamos beta-bloquadores orais ou venosos de rotina. Frequência ideal - abaixo de 65 bpm. Aqui vale uma dica, mesmo em pacientes que estão com uma frequência abaixo de 65, mas com muita oscilação, vale a pena fazer uma ampola de metoprolol (5mg). Claro respeitando as contra-indicações!
- Orientação da pausa respiratória. Aqui está um pulo do gato! Geralmente a frequência cardíaca oscila de acordo com o grau de inspiração do paciente. Nosso exame é rápido quando realizado em 64 canais. Apenas peça ao paciente para encher pouco o peito de ar. Apenas com isso será possível uma frequência mais estável. Agora outro pulo do gato! Nunca faça isso com o mesmo scout, peça ao tecnólogo para fazer outro scout. Se não fizermos isto, corremos o risco de perdermos as origens das artérias coronária, pois o diafragma muda de posição em acordo com a elevação das cúpulas frênicas.
- Cruzar os dedos e torcer para tudo dar certo, também ajuda!!!!
Existem inúmeras outras dicas de infusão de contraste, posicionamento e pós-processamento que trataremos em outros posts.
Ok! então vamos mostrar um exemplo de artefato por oscilação de freqüência cardíaca e uma dica de como resolvê-lo.

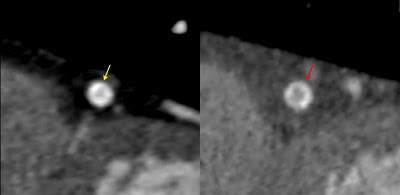
Reconstrução volumétrica na fase 65% do intervalo R-R. Observe a área focal de "estenose" no terço médio da Artéria Descendente Anterior (seta preta).

Reconstrução multiplanar curva com descontinuidade do vaso em questão (seta vermelha). Esse tipo de imagem pode assustar que está começando a trabalhar com o método. A dica é buscar as reconstruções multiplanares padrão (MPR coronal e sagital).

Observe os artefatos de banda nas imagens em MPR (setas vermelhas).
Agora como resolver este problema. A resposta é simples, porém nem sempre é possível resolver um artefato. Nesta caso conseguimos resolver apenas modificando a fase de reconstrução no intervalo R-R. Reconstruímos na fase 60% com boa avaliação segmentar.

Reconstrução curva na fase 60%. Observe que a área de estenose quase desapareceu e os artefatos de banda modificaram a posição (setas vermelhas).

VRT na fase 60%. Observe a melhora substancial do grau de estenose.

Imagem com magnificação. A primeira imagem mostra a fase 65% e a segunda a fase 60%. Observe a melhora considerável do artefato apenas com a mudança de fase de reconstrução.
Seguem dois artigos para quem tiver interesse em aprofundar um pouquinho o assunto.
Technologic Advances in Multidetector CT with a Focus on Cardiac Imaging1
- Dianna D. Cody, PhD and
- Mahadevappa Mahesh, PhD
+ Author Affiliations
- 1From the Department of Imaging Physics, University of Texas M. D. Anderson Cancer Center, 1515 Holcombe Blvd, Unit 56, Houston, TX 77030 (D.D.C.); and the Russell H. Morgan Department of Radiology and Radiological Science, Johns Hopkins University School of Medicine, Baltimore, Md (M.M.). From the AAPM/RSNA Physics Tutorial at the 2005 RSNA Annual Meeting. Received May 17, 2007; revision requested June 20 and received July 6; accepted July 10. D.D.C. is a speaker for the Medical Technology Management Institute; M.M. receives research support from Siemens.
- Address correspondence to
D.D.C. (e-mail: dcody@mdanderson.org).
Abstract
Cardiac computed tomography (CT) is emerging as an important tool for the diagnosis and monitoring of heart disease. The prevalence of heart disease in the United States is already quite high and is expected to increase as the “baby boomer” segment of the population ages. To use complex multiple-row detector CT scanners most efficiently for cardiac examinations, it is important to understand many of the technical components. New developments in CT technology provide the ability to examine the structure of the heart with a level of detail that was not previously possible. In general, detector configurations have improved, the number of channels has increased, and rotation speed has increased, resulting in better quality of cardiac images. However, radiation dose for cardiac CT is fairly high and demands constant vigilance. Several steps can be taken to reduce the dose, including lowering the tube current as the x-ray beam crosses over certain areas of the body, decreasing the tube current during certain phases of the cardiac cycle, and using a higher pitch. Cardiac CT examination dose (for a coronary artery study) is approximately equivalent to that of an abdominal-pelvic CT examination or a dual-phase chest CT examination.
© RSNA, 2007
Physics of Cardiac Imaging with Multiple-Row Detector CT1
- Mahadevappa Mahesh, MS, PhD and
- Dianna D. Cody, PhD
+ Author Affiliations
- 1From the Russell H. Morgan Department of Radiology and Radiological Science, Johns Hopkins University School of Medicine, 601 N Caroline St, Baltimore, MD 21287-0856 (M.M.); and the Department of Imaging Physics, University of Texas M. D. Anderson Cancer Center, Houston, Tex (D.D.C.). From the AAPM/RSNA Physics Tutorial at the 2005 RSNA Annual Meeting. Received March 12, 2007; revision requested April 4 and received May 21; accepted June 8. M.M. receives research support from Siemens; D.D.C. is a speaker for the Medical Technology Management Institute, Milwaukee, Wis.
- Address correspondence to
M.M. (e-mail: mmahesh@jhmi.edu).
Abstract
Cardiac imaging with multiple-row detector computed tomography (CT) has become possible due to rapid advances in CT technologies. Images with high temporal and spatial resolution can be obtained with multiple-row detector CT scanners; however, the radiation dose associated with cardiac imaging is high. Understanding the physics of cardiac imaging with multiple-row detector CT scanners allows optimization of cardiac CT protocols in terms of image quality and radiation dose. Knowledge of the trade-offs between various scan parameters that affect image quality—such as temporal resolution, spatial resolution, and pitch—is the key to optimized cardiac CT protocols, which can minimize the radiation risks associated with these studies. Factors affecting temporal resolution include gantry rotation time, acquisition mode, and reconstruction method; factors affecting spatial resolution include detector size and reconstruction interval. Cardiac CT has the potential to become a reliable tool for noninvasive diagnosis and prevention of cardiac and coronary artery disease.
© RSNA, 2007